دانلود تحقیق و مقالات رشته پزشکی با عنوان دانلود مقاله عفونت های قارچی در افراد دیابتیک در قالب ورد و قابل ویرایش و در ۳۶ صفحه گرد آوری شده است. در زیر به مختصری از آنچه شما در این فایل دریافت می کنید اشاره شده است.
مقدمه
امروزه با رشد تکنولوژی و پیشرفت علوم پزشکی همگام با آن و نیز بهبود شرایط اجتماعی و بالارفتن سطح بهداشت عمومی در جوامع پیشرفته بنحو چشمگیر و در کشورهای در حال توسعه در حد مطلوب، موجب کنترل بیماریهای عفونی و خصوصاً انگلی گردیده ولی متأسفانه دراین روند همواره عواملی چون ایدز، سرطانها و دیابت ایجاد اختلال نموده اند.
این بیماریها همواره برخی روشهای درمانی مثل پیوند، شیمی درمانی، رادیوتراپی، مصرف روزافزون آنتی بیوتیکها و داروهای سرکوبگر سیستم ایمنی موجب شیوع بسیاری از بیماریهای قارچی فرصت طلب، حقیقی و برخی قارچهای آندوژن در انسان گردیده است.
شروع جنجال برانگیز ایدز، سرطانها، پیوند اعضاء، دیابت و….. که همگی بیماریهای مهلک قارچی چون کریپتوکوکوزیس سیستم اعصاب مرکزی، کاندیدیازیس سیتمیک و ….. را بدنبال دارند موجب گشوده دیدگاه جدیدی به قارچها و بیماریهای حاصل از آنها د ر علوم پزشکی و بهداشتی گردیده است.
همانطور که ذکر شد از جمله بیماریهای زمینه ای در ابتلا به عفونتهای قارچی دیابت است که با توجه به ارثی بودن آن و فاکتورهای تغذیه ای و محیطی خاص کشور ما موجب شیوع زیاد این بیماری در جامعه ایرانی شده است.
امرزوه علیرغم کنترل و کاهش بسیاری از عوارض این بیماری، عفونتهای قارچی فرصت طلب از گرفتاریها و مزاحمتهای مهم بیماران دیابتی می باشد. بطور مثال موکور مایکوزیس که یکی از بیماریهای قارچی با پیشرفت خیلی سریع و کشنده می باشد بیش از ۹۰% موارد در بیماران دیابتی دیده می شود.
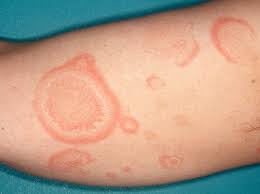
همچنین سایر بیماریهای قارچی فرصت طلب نظیر کاندیدیازیس دهان، کاندیدیازیس سیتمیک، کاندید یازیس دستگاه ادراری و تناسلی از گرفتاریهای مهم و شایع بیماران دیابتی می باشد یا اریتراسمای منتشره که بعلت گرم و مطلوب بودن سطح پوست و تعریق زیاد بیماران دیابتی در این افراد شایع است.
همچنین مزمن شدن و عودکردن مکرر این بیماری و سایر بیماریهای قارچی نظیر درماتوفیتوزیس اهمیت موضوع را دوچندان می کند.
امروزه دیابت بعنوان یکی از شایعترین بیماریهای هورمونی شناخته می شود بطوریکه ۴% از افراد بالای ۴۰ سال و حدود ۱۰% ازافراد بالای ۶۰ سال به این بیماری مبتلا می باشند.
اتیولوژی بیماری دقیقاً شناسایی نشده ولی گفته می شود ۵۰% از موارد آن ارثی است و عقیده بر این است که این بیماری بوسیله یک ژن نهفته اتوزومال به ارث می رسد همچنین ثابت شده که بعضی تغییرات ژنتیکی خاص باعث فقدان دومین تیروزین کیناز دررسپتور مخصوص انسولین در سطح سلول ها می شود. بطوریکه باعث ناتوانی انسولین در انتقال گلوکز بداخل سلول ها می شود.
علاوه بر ارثی بودن دیابت، این بیماری علیرغم بهبود وضع اقتصادی، اجتماعی و بهبود تغذیه و استفاده از موارد هیدروکربنی و چربیها و نیز کاهش فعالیت جسمانی به دلیل پیشرفت صنایع و تکنولوژی باعث ابتلا افراد به نوع دیگری از دیابت که ناشی از چاقی است می شود زیرا مشخصاً چاقی باعث کاهش ( قابل برگشت) رسپتور انسولین در سطح سلول ها می گردد.
گزارشهای زیادی حاکی از این است که دیابت ملیتوس بعنوان یکی از بیماریهای مهم زمینه ای برای ابتلا به بیماریهای قارچی بخصوص عفونتهای دستگاه ادراری می باشند زیرا این بیماران از یک طرف شانس بیشتری برای ابتلا به بیماریهای قارچی داشته و از طرف دیگر در صورت ابتلا، بیماری بصورت مزمن یا منتشره درمی آید و به درمان ضدقارچی هم جواب مناسب نمی دهد زیرا:
۱- سیستم ایمنی بخصوص سیستم ایمنی وابسته به سلولی(CMI ) که نقش اصلی در دفاع قارچی را بعهده دارد تضعیف می گردد.
۲- کاهش PH بخاطر بالارفتن غلظت گلوکز در غشاها و مخاطات و مایعات مختلف بدن بیمار دیابتی که موجب تحریک و تکثر مخمرها خصوصاً کاندیدیاآلبکنیس می گردد.
۳- فلور نرمال مخمری پوست در بیماران دیابتی نسبت به افراد سالم افزایش می یابد.
۴- رطوبت سطح پوست و گرمای سطحی بدن بیماران دیابتی و زیادبودن تعریق که همگی عوامل مستعدکننده رشد قارچها است.
عوامل ذکرشده موجب شیوع بیماریهای قارچی در افراد مبتلا به دیابت و علاوه بر آن موجب مزمن شدن و عود و انتشار عفونت می گردد بطوریکه پس از سندرم پای دیابتیک بیماریهای قارچی شایعترین معضل افراد مبتلا به دیابت محسوب می شوند.
تاریخچه
مطالعه روی عوامل قارچی در بیماران دیابتی از۱۹۰۷ وقتی هوک از ادرار یک بیمار ۷۲ ساله دیالتی عوامل مخمری را جدا کرد آغاز شد.
در ۱۹۲۰ مهمنرت وهمکاران در ۱۹۵۸ مخمرهای موجود در بزاق و ادراد افراد دیابتی را با افراد سالم مقایسه کردند و در ۱۹۶۰ وینستن از بزاق بیماران دیابتی کاندید یا آلبیکنس جدا کرد.
چرنیاک در ۱۹۶۱ برای درمان اونیکومایکوزیس در دیابتی ها راههایی ار ارائه کرد لورویا و همکاران از کشت ادرار و خون یک بیمار دیابتی همراه با دیوری کاندیدا آلبکنیس را جدا کرند این واقعه در سال ۱۹۶۵ روی داد.
آلهرن از ۱۰۱۳ فرد مبتلا به دیابت، آزمایش ادرار بعمل آورد که ۴۵ نفر از آنها دارای عوامل قارچی بودند و از این تعداد ۲۰% مبتلا به کاندیداگلابراتا بودند.
پیترز و همکاران در ۱۹۶۶ کاندیدآلبیکنس را از حفره دهانی جدا کردند.
در سال ۱۹۶۹ جولی و کارپنتر رابطه عفونت مزمن و عود کننده در ماتوفیتوزیس بین انگشتان پا وکشاله ران با عامل تریکوفایتون روبروم را در بیماران دیابتی بررسی کردند.
لئو پولرو در ۱۹۶۹ روی بیماران دیابتیک مبتلا به اریتراسما مطالعه کردند و دیابت ملیتوس را مهمترین عامل زمینه ساز یرای ابتلا به اریتراسما معرفی کردند.
نش در ۱۹۷۰ میزان وفور کاندیدیازیس واژن را در سه گروه مذهبی از نژاد هند، زنان دیابتی و زنان حامله مطالعه کرد که از ۵۰۰ نمونه گرفته شده از واژن ۲۰۰ مورد مثبت گزارش شده و نتیجه گیری نمود که میزان وفور این بیماری در زنان دیابتیک ۵/۳ برابر میزان غیر دیابتی هاست.
نایت و فلچر در سال ۱۹۷۱ رشد و تکثر کاندیداآلبیکنس را در بزاق سه گروه از بیماراان دیابتی، بیمارانی که داروهای کورتیکو استروئیدی مصرف کرده اند و بیمارانی که با آنتی بیوتیک درمان شده اند را بررسی کردند و نقش گلوکز را در تحریک رشد کاندیدا شرح دادند.
ونیرو و همکاران در ۱۹۷۲ بیست مورد fonguria گزارش کردند که ۱۰ مورد آن در بیماران دیابتی بود.
هازلنت واکنش لنفوسیتهای خون محیطی بیماران دیابتی را در برابر ماتیوژن فیتو هماگلوبینی و آنتی ژن کاندیداآلبیکنس را در سال ۱۹۷۲ مطالعه کرد.
فارمان در سال ۱۹۷۶ شیوع ضایعات آتروفی زبان را در ۱۷۵ مورد از بیماراان دیابتی مطالعه کرد.
اولند در سال ۱۹۷۷ شیوع مخمرهای پاتوژن و واکنش سیستم ایمنی همورال علیه کاندییاآلبیکنس را دربیماران دیابتی شرح دارد.
دیویدسون و همکاران در ۱۹۸۴ نارسایی فاگوسیتوز را در بیماران دیابتی نوع I شرح داده و واکنش بین گلوکز موجود در سرم با پروتئینهای فعال دراسپونیزاسیون را دلیل این نارسایی شرح داده است. این دانشمند در این مطالعه« کاندیداگیلر موندی» را بعنوان سلول هدف برای فاگوسیتوز سلول های نوتروفیل بیماران دیابتی و افراد سالم مورد مطالعه قرار داد و درصد فاگوسیت شدن آنها را در دو گروه فوق مقایسه کرد.
شرحی بر دیابت
بیماری قند یا دیابت عبارت است از اختلال شدید و تقریباً دائمی تنظیم سوخت و ساز مواد قندی در بدن که در نتیجه این اختلال مقدار قند خون از میزان طبیعی تجاوز کرده و در ادرار بطور غیرطبیعی مقدار متنابهی قند ظاهر می شود.
در بیماری قند نه تنها متابولیسم مواد نشاسته ای مختل می شود بلکه سوخت و ساز پروتئینهای چربی و متابولیسم آب و مواد معدنی نیز دستخو ش تغییرات قابل توجهی می گردد. با درنظر گرفتن عوارضی که در طول بیماری قند در دستگاههای مختلف بدن ظاهر می شود مشاهده می شود که تقریباً تمام اعضای بدن کم و بیش آسیب می بیند. مانند دستگاه عصبی مراکز مغزی و اعصاب محیطی، دستگاه گردش خون
( بخصوص شریانها و مویرگها) دستگاه گوارش، کلیه ها، دستگاه تناسلی، پوست و استخوانها، بینایی.
بیماری قند ممکن است سالها بصورت نهفته در فرد وجود داشته باشد و بدون هیچگونه علامتی باشد ولی بطور کلی علائم این بیماری عبارتند از: بهم خوردن نظم اعمال عادی و طبیعی بدن، عطش زیاد، افزایش دفعات و حجم ادرار، احساس گرسنگی بیش از حد، لاغری غیر عادی و سریع، خستگی فوق العاده جسمی و فکری.
تقسیم بندی دیابت:
براساس تقسیم بندی گروه علمی آمار دیابت این بیماری به دو نوع اولیه و ثانویه تقسیم شد.
الف) دبابت اولیه یا خودبخودی که بیش از ۹۰% موارد بیماری را شامل می شود و خود به دو تیپ بزرگ تقسیم می شود
۱- دیابت نوع I یا وابسته به انسولین(IDDM)
Insulin Dependent Diabetes mellitus
۲- دیابت نوع II یا غیر وابسته به انسولین(NIDDM )
Non Insulin Dependent Diabetes mellitus
ب) دیابت ثانویه
که حدود ۱۰-۵ % موارد بیماری دیابت را تشکیل می دهد و اغلب در بیمارانی دیده می شود که بیماری اولیه پانکراس داشته باشند یا افرادی که افزایش ترشح هورمونهای گلوکاگون و یا هورمون رشد و …. داشته باشند.
دیابت تیپ I «IDDM »:
این نوع دیابت معمولاً قبل از ۴۰ سالگی شروع می شود و اغلب در دوران کودکی ونوجوانی تشخیص داده می شود از اینرو به آن دیابت جوانان نیز گفته می شود. شروع علائم ممکن است ناگهانی و بصورت تشنگی، ادرار زیاد، اشتهای زیاد و کاهش وزن باشد که همگی در عرض چند روز ظاهر می شود. در برخی موارد بیماری بصورت اسیدوز همراه با بیماریهای دیگر یا به دنبال عمل جراحی ایجاد می شود.
بیماران تیپ I چاق نیستند و حتی ممکن است شدیداً لاغر هم باشند که چاقی و لاغری آنها بستگی به فاصله شروع علائم و زمان شروع درمان دارد.
از یافته های کلینیکی کاهش شدید انسولین پلاسما است ولی سطح گلوکاگون بالاست که با تزریق انسولین کاهش می یابد. اقدامات درمانی با شروع علائم ضروری است که داروی لازم انسولین تزریقی می باشد.
این فرم دیابت بیشتر اساس ژنتیکی دارد و بیش از ۹۰% افراد مبتلا آنتی بادی علیه سلول های –B جزایز لانگرهانس در سرم خود دارند. علاوه بر آنتی بادی ذکر شده، مطالعات جدید نشان داده که در این بیماران لنفوسیتهای T موجب تخریب سلولهای –B جزایر لانگرهانس شده اند.
دیابت تیپ II « NIDDM »:
این نوع دیابت در افراد مسن یا میانسال دیده می شود و بیماران قاعدتاً چاق هستند. سیر بیماری و بروز علائم کندتر از تیپ I می باشد و حتی بدون وجود علائم بالینی و بطور تصادفی تشخیص داده می شود. غلظت انسولین سرم بطور مطلق طبیعی یا حتی بالاتر از حد نرما ل است ولی کمتر از آن مقداری است که برای سطح گلوکز موجود در پلاسما لازم باشد. یعنی کمبود نسبی انسولین وجود دارد. علت عمده همان چاقی می باشد و یا اینکه مقاومت نسبت به انسولین بعلت چاقی است ولی کمبود طولانی خود انسولین در بدن نیز می تواند باعث مقاومت نسبت به انسولین شود.
در افراد چاق که به انسولین مقاوم هستند علاوه بر کم بودن مقدار رستپورهای انسولین در سطح سلولها در بافتهای بدن، در خود رسپتور ها هم نقایصی وجود دارد.
دیابت ثانویه:
این نوع بصورت اکتسابی پس از برخی بیماریها و مصرف برخی مواد و داروها بروز می کند، بیماری های پانکراس خصوصاً پانکراتیت مزمن در الکلی ها که سلولهای B جزایر لانگرهانس تخریب می شوندف هموکروماتوز، کارسینومای پانکراس، فیبروکیستیک پانکراس، ناهنجاریهای هورمونی که در بیماریهای نظیر آکرومگالی، سندرم کوشینگ، آلدوسترونیسم، و فتوکروموستیوم، مصرف داروهای فشار خون نظیر تیازیدها، داروهای عصبی و روانی مثل هالوپروژین و کربنات لسیتیم، مسکن ها و داروهای ضد التهاب ( ایندومتاسین) و داروهای ضد نئوپلاسم مقل آلوکسان و استروپتوزوتوسین از جمله عوامل ایجادکننده دیابت ثانویه می باشند.
![]() فرمت فایل: WORD
فرمت فایل: WORD
![]() تعداد صفحات: 36
تعداد صفحات: 36
مطالب مرتبط
